小線源治療の利点・欠点
(63.83)
・比較的短時間に沢山の線量を照射できる
・腫瘍の中心に高線量を照射できること
・距離が離れることによって隣接した正常組織の障害を軽減できること
・術者による効果の差が大きい
小線源に用いられる核種
(77am25、74pm40、72pm41、71am39、70pm36、69pm37、68am38、66.75、65.74、63.74、62.71.81、61.40)
| 核種 | ★半減期 | ★線量率 | ★装置期間 | ★使用法 | ★平均エネルギー (MeV) |
形 |
| 192Ir | 74.0日 | 高・低 | 一時 | 組織内、表面、腔内 | 0.38 | シード |
| 137Cs | 30.1年 | 低 | 一時 | 組織内、表面、腔内 | 0.66 | 針・管 |
| 60Co | 5.27年 | 高 | 一時 | 腔内 | 1.25 | 針・管 |
| 198Au | 2.69日 | 低 | 永久 | 組織内 | 0.41 | グレイン |
| 125I | 59.4日 | 低 | 永久 | 組織内 | 0.027 | シード |
252Cf 中性子線源
90Sr(-90Y) 線源 :90Yからのβ線(2.28MeV)を用いた翼状片(良性疾患)の治療に用いられる
線量率の分類
| 分類 | 海外での 線量率範囲 |
日本での 線量率範囲 |
線源 |
| 高線量率 (HDR: high dose rate) |
約1-3 Gy/min | 12 Gy/h以上 | 60Co、192Ir |
| 中線量率 (MDR: middle dose rate) |
2-12 Gy/h | 137Cs | |
| 低線量率 (LDR: low dose rate) |
約0.01 Gy/min | 2 Gy/h 以下 | 226Ra、 137Cs、 192Ir |
小線源の出力測定
基準距離(1m)の空気カーマ率で測定
・照射線量率定数
:線源から1mの距離における放射能あたりの照射線量率値
・空気カーマ率定数
:線源から1mの距離における放射能あたりのカーマ率値
・低線量率の出力測定
:ウェル型線量計
線源位置による影響、エネルギー依存性を標準線源との比で校正する
・高線量率の出力測定
:サンドイッチ法(測定距離、リーク、線量勾配、散乱線)
線源配置法
・クインビ法(メモリアル法)
等強度の線源を使用し等間隔に配置する
簡単だが線量ムラができ中心部分が高線量になる
・The Paterson-Parker System(マンチェスター法)
強度の異なる線源を使用し、線量分布が均一になるよう配置を工夫する
ただし、強度の異なる線源をいくつも所有しなければならない
・パリ法
192Irに適している
線源は同一強度で直線的に平行に等間隔に刺入する。
密封小線源の線量計算方法(AAPM,TG-43)
(66.78)
特定点での照射線量率を空気カーマ強度に置き換える方法
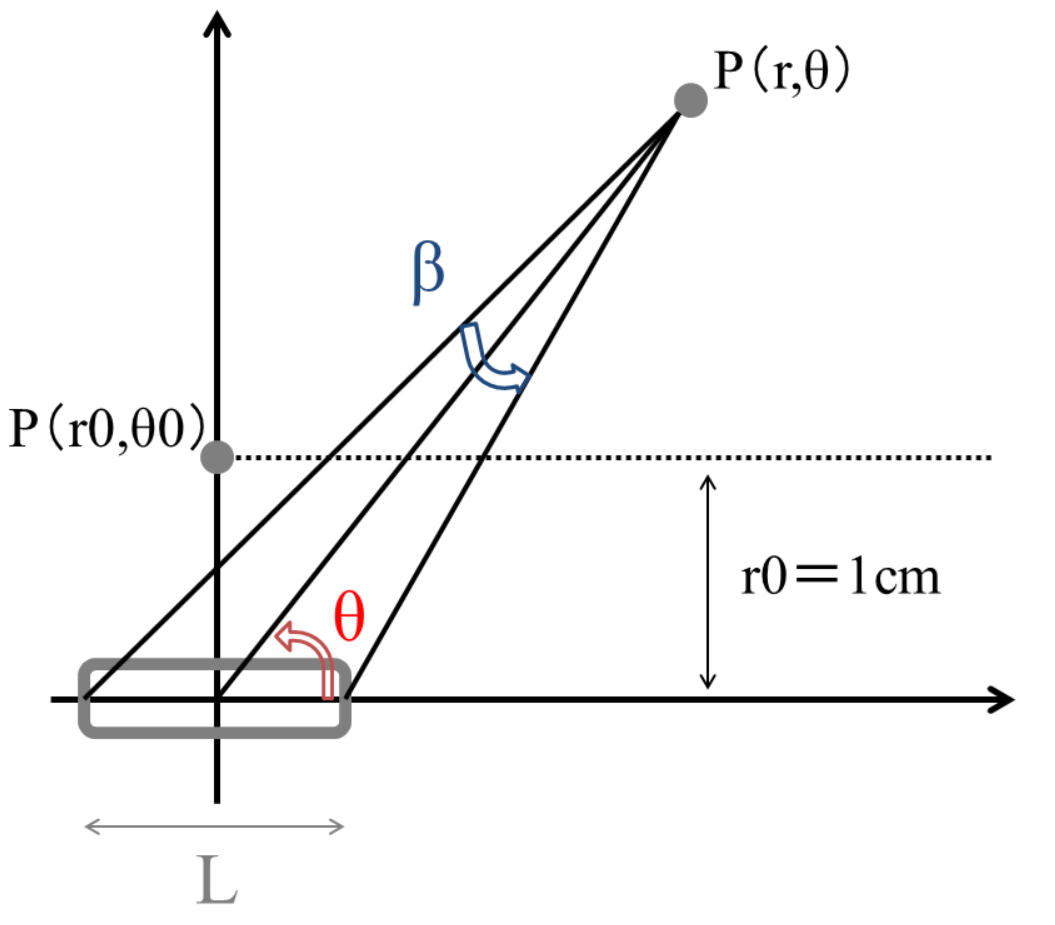
・任意の位置r、θにおける単位時間当たりの吸収線量率D
D=S×A ×g(r)×F(r,θ)×G(r,θ)/G(r0,θ0)
S「空気カーマ強度[cGy・cm2・h-1]」
:線源自体の強度
A「線量率定数[cm-2]」
:空気内における影響から、組織内における影響に変換する定数
g(r)「放射状線量関数」
:θ=θ0(=90°)の線量率と、幾何学的係数による関数
F(r,θ)「非等方性関数」
:密封小線源の形状に起因する角度ごとの非等方性を考慮するために定めた関数
G(r,θ)「線源幾何学係数」
:吸収線量率のデータ間を補う関数
G(r0,θ0)「基準点」
:r0=1 θ0=π/2(90°)
永久刺入法の線量計算
一時刺入とは異なり、照射(挿入)時間を考える必要がない代わりに平均寿命(Tavg)により計算する
密封小線源治療の手技
・空間的・時間的線量配分の利点をもつ
・局所治癒率が極めて良好でかつ機能温存率が高い
・技術・解剖学的制約と法律上の制約によって治療対象が限られる
・照射方法
(76pm40、69am41、68am42、63.87、61.72)
| 対象 | 線量率 | |
| 腔内照射 | ★子宮頚癌、子宮体癌 | 低・高線量率(一時刺入) |
| ★上咽頭癌、食道癌、肺癌(気管支癌)、胆管癌 | 高線量率(一時刺入) | |
| 組織内照射 | 口内(舌癌など)、乳癌、前立腺癌、 中咽頭癌、子宮体癌、子宮頸癌 |
低・高線量率(一時刺入) |
| ★頸部リンパ節転移(中咽頭)、前立腺など | 低線量率(永久刺入) | |
| 貼付照射 | 上顎洞癌、表面・眼球腫瘍 | 低線量率(一時刺入) |
RALS
(75am39、73pm37、67pm37、67pm39、62.73、61.75)
・遠隔操作で線源を挿入する
・術者の被ばくがない
・一般に192Irや60Coが用いられる
・腔内照射の線源配置法
(a)ストックホルム法
(b)パリ法
(c)マンチェスター法:子宮頸がんに使用
永久刺入法
:198Au、125Iを使用 (63.82)
放射線治療病室が必要
子宮頸がんに対する腔内照射
(69am42、68am42、67pm39、66.86、62.82、60.86)
子宮頸癌は外部照射とRALRSによる腔内照射を併用する
・左:タンデム ・右:オボイド
・線量評価点
・A点
:外子宮口より子宮腔軸に沿って2cm頭側の高さを通る垂線上の2cm外側の点
原発巣の線量(病巣線量)の指標
(以前は直腸・膀胱障害の指標にもなっていた)
・B点
:外子宮口より2cm上方の点を通る水平面上でA点と同じ高さで正中線から5cm外側の点
骨盤浸潤やリンパ節転移の治癒と腸管の副作用への指標
・膀胱線量の評価点
:バルーン後面
・直腸線量の評価点
:膣後壁から5mmの位置
・照射順
全骨盤照射
↓
中央遮蔽(直腸障害の予防)
↓
腔内照射
前立腺がんに対する小線源永久刺入法
125 I (平均エネルギー28keV)のシード線源(バード)を使用する
・患者管理
① 125I シード線源を前立腺に用いた場合は、1日間管理区域とした一般病室に入院させること
② 退出基準
適用量又は体内残存放射能が2000MBq 以下
患者の体表面から1m離れた地点における1cm線量当量率が2.8μSv/h 以下
③1年以内に死亡
:解剖し線源(前立腺)を取り出す
・線源の移動
・血流に乗って多臓器へ
:シード線源が肺に移動して塞栓を形成することがある
・膀胱・尿道から尿と共に体外へ
:約1%程度の症例で膀胱・尿道へ線源が脱落する
概ね翌日までに排出される(そのため1日入院)
舌癌に対する198Au永久刺入
挿入後3日は放射線治療病室に入院が必要
非密封核種内照射療法(内用療法)
↓ 核医学検査技術学 対策ノートへ











コメント
退出制限がおそらく違う。
体内残量は2000Mbq
1cm線量当量率は2.8μSv/h
コメントありがとうございます
手元の資料では少なくとも平成30年に改定されているようですね
こちらも訂正を致しましたので、ご確認して頂けると幸いです